Ojo seco por pantallas: cómo afecta la tecnología a tu salud visual
Ojo seco por pantallas: cómo afecta la tecnología a tu salud visual Descubre cómo el uso intensivo de dispositivos digitales provoca ojo seco, qué síntomas produce y cómo proteger tu salud visual. El uso prolongado de pantallas reduce el parpadeo y favorece el ojo seco. El uso intensivo de dispositivos digitales ha cambiado por completo nuestros hábitos diarios. Ordenadores, móviles, tablets y televisores forman parte de nuestra rutina tanto en el trabajo como en el ocio. Sin embargo, este aumento en el tiempo frente a las pantallas también ha provocado un incremento significativo de problemas visuales, especialmente del ojo seco por pantallas. Muchas personas experimentan molestias oculares al final del día sin relacionarlas directamente con el uso de dispositivos electrónicos. Sensación de arenilla, visión borrosa, fatiga ocular o enrojecimiento son síntomas cada vez más frecuentes. En Padilla Oftalmología, en Madrid, tratamos diariamente pacientes con síntomas asociados al ojo seco digital, utilizando tecnología avanzada y tratamientos personalizados para mejorar la salud ocular y la calidad de vida. Idea clave: frente a las pantallas parpadeamos hasta la mitad de lo normal, lo que reseca la superficie ocular. Un diagnóstico y tratamiento adecuados mejoran notablemente el confort visual. ¿Qué es el ojo seco por pantallas? El ojo seco por pantallas es una alteración de la superficie ocular relacionada con el uso prolongado de dispositivos digitales. Cuando miramos una pantalla durante mucho tiempo, parpadeamos menos, la lágrima se evapora más rápido, aumenta la fatiga visual y se altera la lubricación natural del ojo. Como consecuencia, aparece sequedad ocular e irritación. ¿Por qué las pantallas afectan tanto a los ojos? Normalmente, una persona parpadea entre 15 y 20 veces por minuto. Sin embargo, frente a pantallas este número puede reducirse hasta casi la mitad. Esto provoca menor distribución de la lágrima, evaporación más rápida, inestabilidad lagrimal e inflamación ocular. Además, factores como el aire acondicionado, la calefacción o la iluminación artificial pueden empeorar todavía más los síntomas. Síntomas del ojo seco por pantallas Los síntomas pueden variar según cada paciente y el tiempo de exposición digital. Los más frecuentes son: Sensación de sequedad. Arenilla en los ojos. Escozor o picor. Visión borrosa intermitente. Ojos rojos. Fatiga visual. Lagrimeo reflejo. Sensibilidad a la luz. Muchas personas notan que las molestias empeoran al final del día. Fatiga visual digital y ojo seco El esfuerzo de enfoque continuo provoca fatiga visual y molestias. La fatiga visual digital suele estar muy relacionada con el ojo seco. Pasar horas concentrados frente a una pantalla obliga a los ojos a realizar un esfuerzo constante de enfoque, especialmente en distancias cortas. Esto puede provocar cansancio ocular, dificultad para mantener la concentración, molestias cervicales, dolor de cabeza y visión borrosa temporal. Por eso es importante combinar pausas visuales con buenos hábitos digitales para reducir el esfuerzo acumulado a lo largo de la jornada. ¿Quién tiene más riesgo? Aunque cualquier persona puede desarrollar ojo seco digital, algunos perfiles presentan más riesgo: Trabajo frente al ordenador Profesionales que pasan muchas horas delante de pantallas: oficinas, diseñadores, programadores, estudiantes y administrativos. Usuarios intensivos de móvil El uso prolongado del smartphone favorece la reducción del parpadeo y la fatiga ocular. Pacientes con ojo seco previo Las personas que ya tienen problemas de lubricación ocular suelen empeorar con el uso digital. Usuarios de lentes de contacto Las lentillas pueden aumentar la sensación de sequedad frente a pantallas. Mujeres y personas mayores Los cambios hormonales y el envejecimiento también influyen en la calidad lagrimal. ¿El ojo seco por pantallas puede empeorar? Sí. Si no se trata adecuadamente, la sequedad ocular puede volverse crónica y afectar la calidad de vida. En algunos casos pueden aparecer: Inflamación persistente. Intolerancia a lentillas. Molestias constantes. Visión fluctuante. Alteración de la superficie ocular. Por eso es importante consultar a un especialista cuando los síntomas son frecuentes. ¿Cómo se diagnostica el ojo seco? El diagnóstico debe realizarse mediante una evaluación oftalmológica completa. En Padilla Oftalmología, analizamos la calidad lagrimal, la estabilidad de la lágrima, la superficie ocular, las glándulas de Meibomio y el grado de inflamación ocular. Esto permite identificar el origen exacto del problema y seleccionar el tratamiento más adecuado. Disfunción de glándulas de Meibomio Una de las causas más frecuentes del ojo seco es la alteración de las glándulas de Meibomio. Estas glándulas producen la capa grasa de la lágrima, que evita su evaporación excesiva. Cuando funcionan mal, la lágrima se evapora rápidamente, aparece sequedad ocular y aumenta la inflamación. El uso intensivo de pantallas puede empeorar esta disfunción. Tratamientos para el ojo seco por pantallas El tratamiento se personaliza según el grado y la causa del ojo seco. El tratamiento depende del grado de sequedad y de la causa específica. Las lágrimas artificiales ayudan a mejorar la lubricación ocular y aliviar síntomas. La higiene palpebral puede mejorar el funcionamiento de las glándulas, y los cambios de hábitos digitales son fundamentales para reducir el esfuerzo ocular. Tratamiento IPL para ojo seco En casos más avanzados, el tratamiento con IPL (Luz Pulsada Intensa) puede ser una excelente opción. La tecnología IPL ayuda a mejorar la función de las glándulas de Meibomio, reducir la inflamación, mejorar la calidad lagrimal y disminuir los síntomas de ojo seco. Consejos para prevenir el ojo seco por pantallas Adoptar ciertos hábitos puede ayudar muchísimo a reducir molestias visuales. Regla 20-20-20 Cada 20 minutos, mira durante 20 segundos a una distancia de 20 pies (6 metros aproximadamente). Esto ayuda a relajar el enfoque ocular. Parpadear conscientemente Muchas personas prácticamente dejan de parpadear frente a pantallas. Recordar parpadear ayuda a distribuir correctamente la lágrima. Ajustar iluminación y distancia La pantalla no debe estar demasiado cerca ni tener brillo excesivo. Mantener hidratación Beber suficiente agua también favorece la salud ocular. Revisiones periódicas Las revisiones permiten detectar problemas de superficie ocular antes de que empeoren. Ojo seco y calidad de vida Muchas personas normalizan los síntomas del ojo seco digital, pero el impacto puede ser importante: menor productividad, cansancio constante, dificultad para leer y molestias continuas. Con un diagnóstico adecuado, es posible
Pérdida de visión periférica: causas y cuándo acudir al oftalmólogo
Pérdida de visión periférica: causas y cuándo acudir al oftalmólogo Conoce las causas de la pérdida de visión periférica, sus síntomas y por qué la detección precoz es clave para proteger tu visión. La pérdida de visión periférica suele avanzar de forma silenciosa. La pérdida de visión periférica es un síntoma ocular que muchas personas no detectan en sus primeras fases, pero que puede estar relacionado con enfermedades importantes como el glaucoma, alteraciones neurológicas o daños en el nervio óptico. En algunos casos, la pérdida de visión lateral progresa lentamente y el cerebro se adapta, haciendo que el paciente no sea consciente del problema hasta que el daño ya es significativo. Por eso, reconocer este síntoma y acudir a una revisión oftalmológica a tiempo puede marcar una gran diferencia en la preservación de la visión. En Padilla Oftalmología, en Madrid, realizamos estudios avanzados del campo visual y del nervio óptico para detectar precozmente cualquier alteración visual periférica. ¿Qué es la visión periférica? La visión periférica es la capacidad de percibir objetos y movimientos fuera del centro de la mirada. Gracias a ella podemos: Orientarnos en el espacio. Detectar movimiento lateral. Caminar con seguridad. Conducir correctamente. Mantener el equilibrio visual. Cuando esta capacidad disminuye, el paciente puede experimentar lo que comúnmente se conoce como «visión en túnel». ¿Qué significa tener pérdida de visión periférica? La pérdida de visión periférica ocurre cuando una persona deja de percibir correctamente lo que sucede en los laterales de su campo visual. Dependiendo de la causa, esta pérdida puede ser progresiva, parcial, súbita, o reversible o irreversible. En muchos casos, el paciente mantiene buena visión central durante bastante tiempo, lo que dificulta detectar el problema en fases tempranas. Síntomas de pérdida de visión periférica Los síntomas pueden variar según la causa y el grado de afectación. Algunos pacientes describen: Dificultad para ver objetos laterales. Sensación de «visión en túnel». Tropiezos frecuentes. Problemas para conducir. Dificultad para orientarse en lugares oscuros. Sensación de menor amplitud visual. En ocasiones, el problema se detecta durante una revisión oftalmológica antes de que el paciente note síntomas claros. Principales causas de pérdida de visión periférica Una exploración completa permite detectar el daño antes de que aparezcan síntomas. Existen diferentes enfermedades que pueden afectar el campo visual periférico. Glaucoma El glaucoma es una de las causas más frecuentes de pérdida de visión periférica. Esta enfermedad provoca daño progresivo en el nervio óptico y suele avanzar lentamente y sin síntomas iniciales. En fases tempranas el paciente puede no notar cambios, ya que la pérdida periférica comienza de forma silenciosa. Por eso el glaucoma es conocido como «el ladrón silencioso de la visión». Daño del nervio óptico Las enfermedades que afectan el nervio óptico también pueden alterar el campo visual. Entre ellas: neuropatías ópticas, inflamaciones, problemas vasculares y traumatismos. Enfermedades neurológicas Algunas alteraciones cerebrales pueden afectar la visión periférica, como los accidentes cerebrovasculares, los tumores y las lesiones neurológicas. Problemas retinianos Determinadas enfermedades de la retina pueden producir pérdida visual lateral: desprendimiento de retina, retinosis pigmentaria y degeneraciones retinianas. ¿La pérdida de visión periférica es reversible? Depende de la causa y del momento del diagnóstico. En muchas enfermedades, especialmente en el glaucoma, el daño ya producido no puede recuperarse. Sin embargo, sí es posible frenar la progresión, preservar la visión restante y evitar mayor deterioro. Por eso el diagnóstico precoz es fundamental. ¿Cómo se diagnostica la pérdida de visión periférica? La evaluación debe realizarse mediante un estudio oftalmológico completo. En Padilla Oftalmología, utilizamos tecnología avanzada para detectar alteraciones del campo visual incluso en fases iniciales. Campo visual o campimetría La prueba principal para estudiar la visión periférica. Permite analizar el campo visual completo, detectar zonas de pérdida visual y evaluar la progresión del glaucoma. Es indolora, rápida y fundamental en glaucoma. OCT del nervio óptico Permite estudiar las fibras nerviosas y detectar daños estructurales precoces. Especialmente útil en glaucoma, neuropatías ópticas y seguimiento del nervio óptico. Exploración completa También se evalúan la retina, la presión intraocular, el estado del nervio óptico y la agudeza visual. ¿Cuándo acudir al oftalmólogo? Debes acudir a revisión si notas: Dificultad para ver lateralmente. Tropiezos frecuentes. Pérdida de amplitud visual. Problemas al conducir. Antecedentes familiares de glaucoma. Aunque no existan síntomas, las revisiones preventivas son esenciales. La importancia del diagnóstico precoz Detectar precozmente la pérdida de visión periférica permite iniciar el tratamiento antes, evitar la progresión del daño, proteger el nervio óptico y conservar la calidad visual. Muchas enfermedades oculares silenciosas solo pueden detectarse mediante revisiones especializadas. Tratamiento de la pérdida de visión periférica El tratamiento depende completamente de la causa. En glaucoma El objetivo es reducir la presión intraocular y evitar la progresión del daño. Puede incluir colirios, láser o cirugía. En enfermedades neurológicas Es necesario tratar la causa cerebral o neurológica subyacente. En patologías retinianas El tratamiento depende de la enfermedad específica. ¿Se puede prevenir? No siempre puede prevenirse, pero sí detectarse precozmente. La mejor estrategia es realizar revisiones oftalmológicas periódicas, controles del nervio óptico y estudios del campo visual, especialmente en personas mayores de 40 años o con antecedentes familiares. Conducir y pérdida de visión periférica La visión periférica es esencial para la conducción segura. Las alteraciones del campo visual pueden dificultar detectar peatones, reaccionar a vehículos laterales y mantener la orientación espacial. Por eso es importante evaluar cualquier síntoma visual cuanto antes. Padilla Oftalmología: especialistas en diagnóstico del campo visual en Madrid En Padilla Oftalmología, contamos con experiencia en diagnóstico y seguimiento de pacientes con pérdida de visión periférica y enfermedades del nervio óptico. Trabajamos con tecnología avanzada, campimetría de alta precisión, OCT del nervio óptico y seguimiento personalizado. Nuestro objetivo es detectar precozmente cualquier alteración y proteger la visión a largo plazo. Conclusión La pérdida de visión periférica puede ser el primer signo de enfermedades importantes como el glaucoma o el daño del nervio óptico. Muchas veces evoluciona de forma silenciosa, por lo que las revisiones oftalmológicas son fundamentales para detectarla a tiempo. En Padilla Oftalmología, te ayudamos a cuidar tu salud visual
Hipertensión ocular: cuándo preocuparse y cómo prevenir daños en la visión

Facoemulsificación: qué es y cómo funciona la cirugía moderna de cataratas
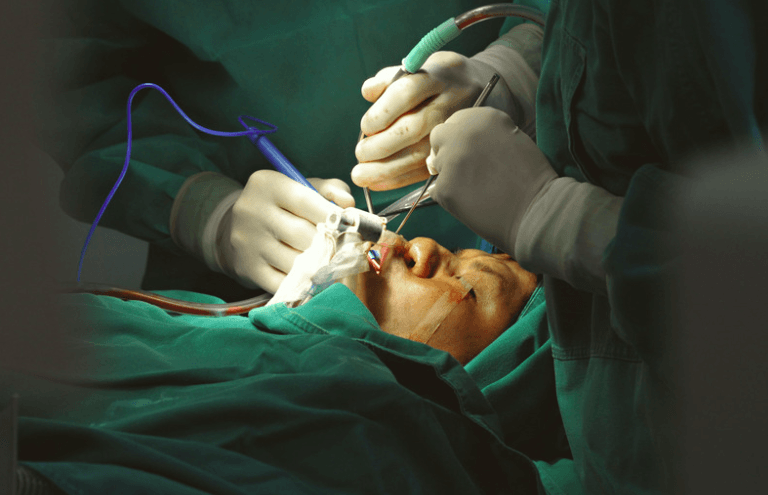
Facoemulsificación: qué es y cómo funciona la cirugía moderna de cataratas Descubre cómo la facoemulsificación ha transformado la cirugía de cataratas, ofreciendo mayor precisión, seguridad y una recuperación visual más rápida. La facoemulsificación ha revolucionado la cirugía de cataratas y se ha convertido en una de las técnicas más utilizadas para recuperar la visión en pacientes con opacidad del cristalino. Gracias a los avances tecnológicos en oftalmología, hoy es posible realizar una cirugía mucho más precisa, menos invasiva y con una recuperación visual más rápida que hace algunos años. Cirugía de cataratas mediante facoemulsificación con instrumental de precisión. En Padilla Oftalmología, en Madrid, trabajamos con técnicas avanzadas de cirugía de cataratas y tecnología de última generación para ofrecer a nuestros pacientes tratamientos personalizados y resultados visuales de alta calidad. Idea clave: la facoemulsificación permite eliminar la catarata mediante ultrasonidos y sustituir el cristalino opaco por una lente intraocular, mejorando la visión de forma segura y eficaz. ¿Qué es la facoemulsificación? La facoemulsificación es una técnica quirúrgica utilizada para eliminar las cataratas mediante ultrasonidos de alta frecuencia. Durante el procedimiento, el cristalino opaco se fragmenta en pequeñas partículas y posteriormente se aspira de forma controlada. Después de retirar la catarata, el cirujano implanta una lente intraocular artificial, diseñada para sustituir la función del cristalino natural y mejorar la calidad visual del paciente. ¿Qué son las cataratas? Las cataratas aparecen cuando el cristalino, la lente natural del ojo, pierde transparencia. Esto impide que la luz llegue correctamente a la retina y provoca una visión cada vez más borrosa o apagada. Visión borrosa o nublada. Deslumbramientos frecuentes. Dificultad para conducir de noche. Colores menos intensos. Cambios frecuentes en la graduación. ¿Cómo funciona la facoemulsificación? La cirugía mediante facoemulsificación se realiza a través de una pequeña incisión en la córnea. Por esa microincisión se introduce una sonda que emite ultrasonidos, fragmentando el cristalino opaco de forma precisa. El procedimiento se realiza en quirófano de forma controlada y segura. 1. Microincisión Se realiza una pequeña apertura en la córnea para acceder al cristalino. 2. Ultrasonidos La catarata se fragmenta mediante energía ultrasónica controlada. 3. Aspiración Los fragmentos del cristalino se aspiran cuidadosamente. 4. Lente intraocular Se implanta una lente artificial personalizada para mejorar la visión. Ventajas de la facoemulsificación La facoemulsificación ha supuesto un gran avance frente a técnicas más antiguas de cirugía de cataratas. Su precisión y menor invasividad permiten una experiencia quirúrgica más cómoda y una recuperación más rápida. Cirugía mínimamente invasiva Las incisiones son pequeñas, lo que favorece una recuperación más rápida. Recuperación visual rápida Muchos pacientes notan mejoría visual en pocos días. Alta precisión Permite un tratamiento personalizado y adaptado a cada ojo. Menor molestia El postoperatorio suele ser cómodo y con molestias leves. ¿La facoemulsificación duele? No. La cirugía de cataratas mediante facoemulsificación se realiza habitualmente con anestesia local en forma de gotas. El paciente permanece despierto, pero no siente dolor durante el procedimiento. Después de la cirugía puede aparecer una ligera sensación de arenilla, sensibilidad a la luz o molestias leves, que suelen desaparecer en pocos días siguiendo las indicaciones del oftalmólogo. ¿Qué lente se coloca después de la facoemulsificación? Tras retirar el cristalino opaco, se implanta una lente intraocular. La elección de la lente es una de las decisiones más importantes del proceso, ya que influye directamente en la calidad visual posterior. Lentes monofocales Corrigen principalmente una distancia visual, normalmente la visión lejana. Lentes EDOF Ofrecen un rango extendido de visión, especialmente útil para visión intermedia. Lentes trifocales Permiten mejorar la visión de lejos, cerca e intermedia. Facoemulsificación y láser de femtosegundo En la cirugía moderna de cataratas, la facoemulsificación puede complementarse con tecnología de láser de femtosegundo. Este láser permite realizar determinados pasos del procedimiento con mayor precisión. El láser puede ayudar a realizar incisiones, preparar la cápsula del cristalino y fragmentar parcialmente la catarata antes de la fase de ultrasonidos. La combinación de ambas tecnologías permite optimizar el procedimiento en casos seleccionados. ¿Quién es candidato para una facoemulsificación? La mayoría de pacientes con cataratas pueden beneficiarse de la facoemulsificación. Se recomienda cuando la catarata afecta la calidad visual e interfiere en actividades cotidianas como leer, conducir, trabajar o reconocer rostros con claridad. No es necesario esperar a perder mucha visión. La decisión debe tomarse tras una valoración oftalmológica completa y personalizada. Recuperación después de la facoemulsificación La recuperación suele ser rápida y progresiva. Muchos pacientes retoman actividades habituales en pocos días, siempre siguiendo las recomendaciones del especialista. Usar los colirios indicados. No frotarse los ojos. Evitar esfuerzos intensos durante los primeros días. Acudir a las revisiones postoperatorias. Proteger el ojo según indicación médica. ¿Qué riesgos tiene la facoemulsificación? La facoemulsificación es una técnica segura y ampliamente utilizada. Aun así, como cualquier cirugía, puede presentar riesgos como inflamación, infección, aumento de la presión ocular o edema corneal. Por eso es fundamental acudir a una clínica especializada, con experiencia quirúrgica y tecnología adecuada. Padilla Oftalmología: cirugía moderna de cataratas en Madrid En Padilla Oftalmología, contamos con amplia experiencia en cirugía de cataratas mediante facoemulsificación y tecnología avanzada. Nuestro equipo realiza una evaluación completa antes de cada intervención para seleccionar la técnica y la lente intraocular más adecuada. Nuestro objetivo es ofrecer una cirugía segura, personalizada y orientada a mejorar la calidad visual de cada paciente. Conclusión La facoemulsificación ha transformado la cirugía de cataratas. Permite procedimientos más precisos, menos invasivos y con una recuperación visual más rápida. Si notas visión borrosa, deslumbramientos o pérdida progresiva de calidad visual, una valoración oftalmológica puede ayudarte a conocer el estado de tus cataratas y las mejores opciones de tratamiento. Recupera la claridad de tu visión con Padilla Oftalmología En Padilla Oftalmología te ofrecemos diagnóstico personalizado, tecnología avanzada y experiencia en cirugía moderna de cataratas en Madrid. Solicitar valoración
Campo visual: qué es, cómo se mide y por qué es clave para detectar enfermedades oculares
El campo visual es uno de los indicadores más importantes de la salud ocular, aunque muchas personas no saben qué es ni por qué es tan relevante en una revisión oftalmológica. En Padilla Oftalmología, en Madrid, utilizamos el estudio del campo visual como una herramienta clave para detectar enfermedades de forma precoz, especialmente aquellas que no presentan síntomas en fases iniciales, como el glaucoma. ¿Qué es el campo visual? El campo visual es la totalidad del espacio que una persona puede ver sin mover los ojos. Incluye: Aunque solemos centrarnos en la visión central, la periférica es fundamental para la orientación, la movilidad y la seguridad en el día a día. ¿Por qué es tan importante el campo visual? El campo visual permite detectar alteraciones que el paciente no percibe conscientemente. Muchas enfermedades oculares, especialmente el glaucoma, afectan primero a la visión periférica. Como el cerebro compensa esta pérdida, el paciente no se da cuenta hasta que el daño es avanzado. 👉 Por eso, el estudio del campo visual es esencial para un diagnóstico precoz. ¿Qué es la campimetría o prueba de campo visual? La campimetría es la prueba que se utiliza para medir el campo visual. Es un estudio: Durante la prueba, el paciente debe mirar fijamente a un punto mientras aparecen estímulos luminosos en diferentes zonas. El objetivo es detectar qué áreas ve correctamente y cuáles presentan pérdida de sensibilidad. ¿Qué enfermedades se detectan con el campo visual? El análisis del campo visual permite diagnosticar y controlar diversas patologías, entre ellas: 1. Glaucoma Es la principal enfermedad relacionada con la pérdida de campo visual. Produce un daño progresivo que comienza en la periferia. 2. Daño en el nervio óptico Permite identificar alteraciones en la transmisión de la información visual. 3. Enfermedades neurológicas Algunas lesiones cerebrales pueden reflejarse en alteraciones del campo visual. 4. Patologías retinianas En ciertos casos, también pueden detectarse mediante esta prueba. Síntomas de pérdida de campo visual Uno de los mayores riesgos es que la pérdida de campo visual suele ser silenciosa. Sin embargo, en fases más avanzadas pueden aparecer: Cuando aparecen estos síntomas, el daño suele estar avanzado. ¿Quién debería hacerse una prueba de campo visual? Recomendamos realizar una prueba de campo visual especialmente en: ¿Cada cuánto se debe hacer? Depende del perfil del paciente: En Padilla Oftalmología, adaptamos la frecuencia de las pruebas a cada paciente. ¿Cómo interpretar los resultados? El resultado de la campimetría muestra un mapa visual donde se identifican las zonas con menor sensibilidad. Es fundamental que estos resultados sean interpretados por un especialista, ya que pequeños cambios pueden indicar el inicio de una enfermedad. Campo visual y glaucoma: una relación clave El campo visual es una de las herramientas más importantes para: ✔ Detectar el glaucoma en fases tempranas✔ Evaluar su progresión✔ Ajustar el tratamiento Un paciente puede tener buena visión central y aun así estar perdiendo campo visual periférico sin saberlo. Tecnología avanzada en el estudio del campo visual En Padilla Oftalmología, contamos con equipos de última generación que permiten: Nuestro objetivo es adelantarnos a la enfermedad antes de que afecte la calidad de vida del paciente. ¿Se puede recuperar el campo visual perdido? En la mayoría de los casos, la pérdida de campo visual es irreversible. Sin embargo, lo más importante es: 👉 Frenar la progresión👉 Preservar la visión restante👉 Mantener la calidad de vida Por eso, el diagnóstico precoz es clave. Importancia de un enfoque especializado No todas las clínicas realizan un seguimiento completo del campo visual. En Padilla Oftalmología, abordamos cada caso de forma integral, combinando: ¿Cuándo deberías acudir a consulta? Te recomendamos realizar una evaluación si: Conclusión El campo visual es una herramienta fundamental para detectar enfermedades oculares de forma precoz, incluso antes de que aparezcan síntomas. Un diagnóstico a tiempo puede marcar la diferencia entre preservar la visión o perderla de forma irreversible. 👉 En Padilla Oftalmología, somos especialistas en diagnóstico avanzado del campo visual en Madrid.Solicita tu revisión y protege tu visión.
Tratamiento innovador del glaucoma: cómo proteger el nervio óptico sin cirugía
Tratamiento innovador del glaucoma que protege el nervio óptico sin cirugía. Tecnología avanzada y especialistas en Padilla Oftalmología. El glaucoma es una de las principales causas de pérdida visual irreversible en el mundo. Su evolución suele ser silenciosa y progresiva, lo que hace que muchos pacientes lleguen tarde al diagnóstico. En los últimos años, la oftalmología ha avanzado de forma significativa, incorporando tratamientos innovadores del glaucoma que van más allá del control de la presión intraocular y abren nuevas posibilidades para proteger la visión. En Padilla Oftalmología, apostamos por un abordaje especializado y avanzado del glaucoma, incorporando tecnología de última generación para ofrecer a nuestros pacientes opciones terapéuticas más completas y personalizadas. El glaucoma: una enfermedad más compleja de lo que parece Durante décadas, el tratamiento del glaucoma se ha centrado casi exclusivamente en la reducción de la presión intraocular, mediante colirios, láser o cirugía. Sin embargo, la evidencia científica actual demuestra que el glaucoma es una neuropatía óptica, en la que el daño principal ocurre en el nervio óptico. Esto explica por qué algunos pacientes: Por ello, hoy hablamos de la necesidad de tratamientos innovadores del glaucoma que actúen directamente sobre la función y protección del nervio óptico. Tratamiento innovador del glaucoma: una nueva visión terapéutica El abordaje moderno del glaucoma busca: Este enfoque es especialmente relevante en pacientes con: Aquí es donde la tecnología innovadora cobra un papel fundamental. Neuroprotección y estimulación del nervio óptico Uno de los grandes avances en el tratamiento del glaucoma es el concepto de neuroprotección, que busca preservar la función de las células ganglionares de la retina y del nervio óptico, incluso cuando el daño ya ha comenzado. Dentro de este enfoque se enmarca la estimulación eléctrica transpalpebral, una técnica no invasiva que ha demostrado beneficios funcionales en pacientes con glaucoma. Eyetronic®: tratamiento no invasivo del glaucoma Eyetronic® es una de las tecnologías más innovadoras en el manejo del glaucoma. Se trata de un sistema de estimulación eléctrica suave, aplicada a través del párpado, cuyo objetivo es activar mecanismos neuroprotectores en el nervio óptico. Este tratamiento: En Padilla Oftalmología, utilizamos Eyetronic como parte de un manejo integral del glaucoma, especialmente en pacientes seleccionados tras una valoración especializada. ¿En qué pacientes está indicado este tratamiento innovador? El tratamiento innovador del glaucoma con Eyetronic puede ser especialmente útil en pacientes que: Cada caso debe evaluarse de forma individual, ya que no todos los glaucomas son iguales. Beneficios del tratamiento innovador del glaucoma Entre los principales beneficios de este enfoque destacan: Estos aspectos convierten a la estimulación eléctrica en una herramienta de gran valor dentro del tratamiento del glaucoma avanzado. La importancia del seguimiento especializado El glaucoma requiere un control estrecho y especializado, especialmente cuando hablamos de formas avanzadas o de progresión rápida. En Padilla Oftalmología combinamos: Este seguimiento permite adaptar el tratamiento en cada fase de la enfermedad. Padilla Oftalmología: referentes en glaucoma en Madrid En Padilla Oftalmología, hemos desarrollado una unidad especializada en glaucoma, orientada a ofrecer: Nuestro objetivo no es solo controlar la enfermedad, sino preservar la visión y la calidad de vida de nuestros pacientes el mayor tiempo posible. Si buscas especialistas en glaucoma en Madrid con un enfoque avanzado y tecnológico, puedes solicitar una valoración personalizada en el siguiente enlace:👉 https://padillaoftalmologia.es/contacto/ Conclusión: el futuro del tratamiento del glaucoma ya está aquí El glaucoma ya no se aborda únicamente con colirios o cirugía. Hoy existen tratamientos innovadores del glaucoma que permiten actuar directamente sobre el nervio óptico, aportando una nueva esperanza a pacientes con enfermedad progresiva. En Padilla Oftalmología creemos en una oftalmología moderna, basada en la evidencia científica, la tecnología y el trato humano. Tu visión merece la mejor protección posible.
Revisión ocular completa: qué incluye y por qué deberías hacerla cada año
La revisión ocular completa es una de las herramientas más importantes para cuidar la salud visual, aunque muchas personas solo acuden al oftalmólogo cuando ya tienen síntomas. En Padilla Oftalmología, en Madrid, insistimos en la importancia de la prevención. Muchas enfermedades oculares, como el glaucoma, avanzan de forma silenciosa y solo pueden detectarse a tiempo mediante un estudio completo de la visión. ¿Qué es una revisión ocular completa? Una revisión ocular completa es un conjunto de pruebas oftalmológicas que permiten evaluar el estado general del ojo, detectar enfermedades en fases iniciales y prevenir problemas visuales futuros. No se trata solo de comprobar si ves bien, sino de analizar la salud ocular en profundidad. ¿Qué incluye una revisión ocular completa? En una clínica especializada como Padilla Oftalmología, una revisión ocular completa incluye: 🔍 Medición de la agudeza visual Permite evaluar la calidad de la visión. 📊 Tonometría (presión intraocular) Mide la presión dentro del ojo, fundamental para detectar riesgo de glaucoma. 👁️ Estudio del nervio óptico Se analiza la estructura del nervio óptico para detectar posibles daños. 🧠 Campimetría (campo visual) Evalúa la visión periférica y detecta pérdidas visuales que el paciente no percibe. 🔬 OCT (Tomografía de coherencia óptica) Permite analizar en detalle las capas del ojo. 📷 Fondo de ojo Examina la retina y otras estructuras internas. ¿Por qué es tan importante una revisión ocular completa? Muchas enfermedades oculares no presentan síntomas en sus fases iniciales. Entre ellas: 👉 Cuando aparecen los síntomas, el daño suele ser irreversible. Por eso, la prevención es clave. ¿Cada cuánto deberías hacerte una revisión ocular? La frecuencia depende del perfil del paciente: ¿Quién debería hacerse una revisión ocular completa? Es especialmente recomendable en: Señales de alerta: cuándo acudir cuanto antes Aunque no es necesario esperar síntomas, debes acudir a consulta si notas: Beneficios de una revisión ocular completa Realizar revisiones periódicas permite: ✔ Detectar enfermedades en fases tempranas✔ Evitar pérdida visual irreversible✔ Iniciar tratamiento a tiempo✔ Mantener una buena calidad de vida Revisión ocular completa y prevención del glaucoma El glaucoma es una enfermedad silenciosa que puede provocar ceguera si no se detecta a tiempo. Una revisión ocular completa permite: 👉 Esto es clave para un diagnóstico precoz. Importancia de acudir a una clínica especializada No todas las revisiones son iguales. En un centro especializado, el enfoque es más completo y preciso. En Padilla Oftalmología, ofrecemos: Nuestro objetivo es adelantarnos a cualquier problema antes de que afecte tu visión. ¿Cuánto dura una revisión ocular completa? Generalmente, una revisión completa puede durar entre 30 y 60 minutos, dependiendo de las pruebas necesarias. Es un tiempo pequeño comparado con el beneficio de proteger tu visión. Padilla Oftalmología: especialistas en salud visual en Madrid En Padilla Oftalmología, trabajamos con un enfoque preventivo y personalizado. Nuestro equipo está especializado en: 👉 Tu visión es nuestra prioridad. Conclusión La revisión ocular completa es fundamental para detectar a tiempo enfermedades que pueden afectar gravemente la visión. No esperes a tener síntomas. La prevención es la mejor herramienta para cuidar tu salud ocular. 👉 En Padilla Oftalmología, te ofrecemos un estudio completo y personalizado para proteger tu visión a largo plazo.Solicita tu revisión hoy mismo.
Presión intraocular alta: qué significa y cuándo es peligrosa
La presión intraocular alta es uno de los factores más importantes en la salud visual, pero también uno de los más desconocidos. Muchas personas no saben que pueden tenerla elevada sin presentar síntomas, lo que aumenta el riesgo de desarrollar enfermedades graves como el glaucoma. En Padilla Oftalmología, como especialistas en salud ocular en Madrid, vemos a diario pacientes que descubren este problema en revisiones rutinarias. Por eso, entender qué significa tener la presión ocular alta y cuándo puede ser peligrosa es fundamental para proteger tu visión. ¿Qué es la presión intraocular? La presión intraocular es la fuerza que ejerce el líquido interno del ojo, conocido como humor acuoso, sobre las estructuras oculares. Este líquido se produce y drena de forma constante, manteniendo un equilibrio necesario para el correcto funcionamiento del ojo. Cuando este equilibrio se altera y el líquido no drena correctamente, la presión dentro del ojo aumenta. ¿Cuándo se considera presión intraocular alta? En términos generales, se considera que una persona tiene presión intraocular alta cuando los valores superan los 21 mmHg (milímetros de mercurio). Sin embargo, este valor no es absoluto. En la práctica clínica, cada paciente es diferente. Hay personas que pueden tolerar presiones más altas sin daño aparente, mientras que otras desarrollan daño en el nervio óptico incluso con valores normales. Por eso, no solo importa el número, sino el contexto clínico completo. ¿Presión intraocular alta es igual a glaucoma? No. Tener presión intraocular alta no significa automáticamente tener glaucoma, pero sí es el principal factor de riesgo. 👉 La diferencia clave es: Sin embargo, los pacientes con presión intraocular alta tienen más probabilidades de desarrollar glaucoma con el tiempo si no se controlan adecuadamente. ¿Qué síntomas produce la presión intraocular alta? Uno de los mayores problemas es que, en la mayoría de los casos, no produce síntomas. Esto significa que puedes tener presión intraocular alta durante años sin darte cuenta. Solo en situaciones específicas, como el glaucoma agudo, pueden aparecer síntomas como: Pero estos casos son menos frecuentes. En la mayoría de pacientes, el diagnóstico se realiza en una revisión rutinaria. ¿Por qué es peligrosa la presión intraocular alta? La presión elevada puede dañar progresivamente el nervio óptico, que es el encargado de transmitir la información visual al cerebro. Este daño es irreversible. Si no se detecta y trata a tiempo, puede provocar: Por eso insistimos tanto en la prevención. Factores de riesgo de la presión intraocular alta Existen varios factores que aumentan la probabilidad de tener presión ocular elevada: Si te identificas con alguno de estos factores, es especialmente importante realizar revisiones periódicas. ¿Cómo se mide la presión intraocular? La prueba más habitual es la tonometría, que es rápida, indolora y se realiza en consulta. Existen varios tipos de tonometría, pero todos tienen el mismo objetivo: medir la presión dentro del ojo con precisión. En Padilla Oftalmología, utilizamos tecnología avanzada para obtener mediciones fiables y adaptadas a cada paciente. ¿Qué otras pruebas se realizan? La presión intraocular alta no se evalúa de forma aislada. Siempre se complementa con otras pruebas para valorar el estado del ojo: Esto permite detectar si ya existe daño o si el paciente está en riesgo. Tratamiento de la presión intraocular alta El tratamiento depende del nivel de riesgo de cada paciente. Opciones más comunes: 1. Tratamiento con colirios Es la primera línea de tratamiento. Ayudan a reducir la presión ocular. 2. Láser Se utiliza en determinados casos para mejorar el drenaje del humor acuoso. 3. Cirugía Indicada cuando los tratamientos anteriores no son suficientes. 4. Enfoque avanzado y personalizado En centros especializados como Padilla Oftalmología, combinamos diferentes estrategias según el paciente, con seguimiento continuo. ¿Se puede prevenir la presión intraocular alta? No siempre se puede prevenir, pero sí se puede detectar a tiempo. La clave está en: Especialmente a partir de los 40 años, es recomendable realizar una revisión ocular completa al menos una vez al año. La importancia de acudir a especialistas No todos los centros oftalmológicos abordan estos casos con el mismo nivel de especialización. En Padilla Oftalmología, contamos con: Nuestro objetivo es claro: detectar a tiempo y proteger tu visión a largo plazo. ¿Cuándo deberías acudir a consulta? Te recomendamos solicitar una revisión si: Conclusión La presión intraocular alta es un factor clave en la salud visual que no debe subestimarse. Aunque no cause síntomas, puede provocar daños irreversibles si no se detecta a tiempo. La buena noticia es que, con un diagnóstico adecuado y seguimiento especializado, es posible prevenir complicaciones y proteger la visión. 👉 En Padilla Oftalmología, estamos especializados en el diagnóstico y control de la presión intraocular.Solicita tu revisión y cuida tu salud visual desde hoy.
Glaucoma normotensivo: cuando el daño visual ocurre con la presión ocular normal
Cuando se habla de glaucoma, la mayoría de personas lo asocia automáticamente a una presión ocular elevada. Sin embargo, existe una forma de la enfermedad menos conocida y, en muchos casos, más difícil de diagnosticar: el glaucoma normotensivo. Este tipo de glaucoma puede progresar silenciosamente, incluso cuando las mediciones de presión ocular se encuentran dentro de valores considerados normales. Por eso, requiere un abordaje altamente especializado y un seguimiento exhaustivo. En Padilla Oftalmología, contamos con experiencia y tecnología avanzada para el diagnóstico y tratamiento del glaucoma normotensivo, una de las formas más complejas de esta enfermedad ocular. ¿Qué es el glaucoma normotensivo? El glaucoma normotensivo es una variante del glaucoma de ángulo abierto en la que el daño del nervio óptico y la pérdida de campo visual se producen sin que la presión intraocular esté elevada. Esto supone un reto diagnóstico, ya que: Por este motivo, muchos pacientes reciben el diagnóstico de forma tardía. ¿Por qué se daña el nervio óptico si la presión es normal? Aunque la presión intraocular es un factor clave, no es el único responsable del daño glaucomatoso. En el glaucoma normotensivo intervienen otros mecanismos, como: Estos factores hacen que el nervio óptico sea más vulnerable, incluso con presiones consideradas normales. Síntomas del glaucoma normotensivo Al igual que otras formas de glaucoma, suele ser una enfermedad silenciosa. No obstante, algunos pacientes pueden notar: En la mayoría de los casos, estos cambios solo se detectan mediante pruebas oftalmológicas específicas. ¿Cómo se diagnostica el glaucoma normotensivo? El diagnóstico requiere una evaluación integral, que va mucho más allá de medir la presión ocular. En Padilla Oftalmología realizamos: Este enfoque permite detectar la enfermedad en fases tempranas y frenar su progresión. Tratamiento del glaucoma normotensivo El tratamiento del glaucoma normotensivo es personalizado y suele combinar varias estrategias: 🔹 Reducción adicional de la presión ocular Aunque la presión sea normal, reducirla aún más puede ayudar a frenar el daño. 🔹 Enfoque neuroprotector Cada vez cobra más importancia la protección del nervio óptico, especialmente en pacientes con progresión pese a presión controlada. 🔹 Tratamientos innovadores no invasivos Tecnologías avanzadas, como la estimulación eléctrica del nervio óptico, pueden actuar como tratamiento complementario en casos seleccionados. 🔹 Control de factores sistémicos El manejo de la tensión arterial, el sueño y otros factores generales es clave en este tipo de glaucoma. ¿Por qué es clave acudir a especialistas en glaucoma? El glaucoma normotensivo no puede tratarse de forma estándar. Requiere experiencia clínica, tecnología avanzada y un seguimiento continuo. En Padilla Oftalmología, abordamos el glaucoma desde una perspectiva integral, combinando: Si tienes dudas, antecedentes familiares o has notado cambios en tu visión pese a tener la presión ocular normal, es fundamental una valoración especializada. 👉 Solicita tu cita aquí:🔗 https://padillaoftalmologia.es/contacto/ Conclusión El glaucoma normotensivo demuestra que no todo el daño ocular depende de la presión intraocular. Detectarlo a tiempo y tratarlo de forma adecuada puede marcar la diferencia entre conservar la visión o perderla progresivamente. En Padilla Oftalmología, trabajamos para ofrecer a nuestros pacientes las herramientas más avanzadas para proteger su visión hoy y en el futuro. Tu visión, nuestra misión.
Glaucoma y Neuropatia Óptica: Cuando visitar al oftalmólogo en Madrid

